“La simulació no és un recurs puntual, sinó una eina estratègica de millora assistencial”
L'Hospital Sant Joan de Déu va integrar un SIMTest d'alta fidelitat abans d'aplicar per primera vegada a Espanya una teràpia gènica per a la SPG50, reforçant la coordinació dels equips i anticipant riscos en un procediment de màxima complexitat.

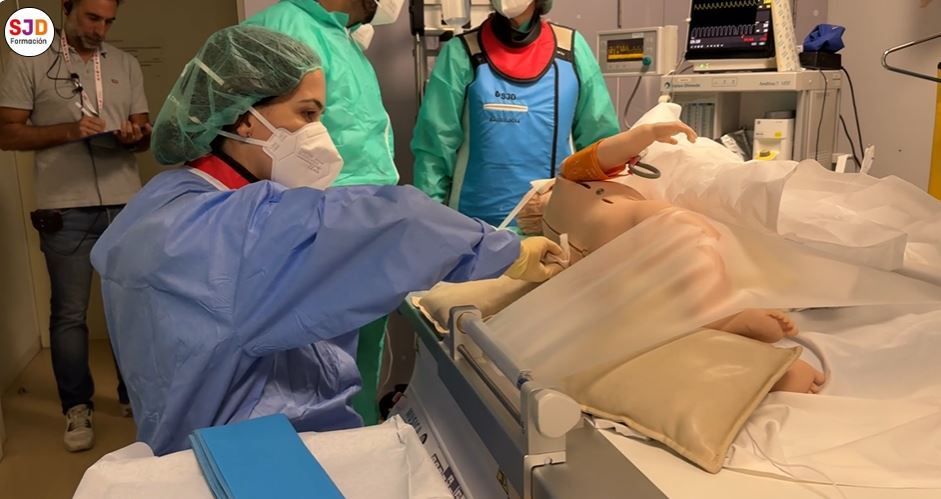
Al setembre de 2025, l'Hospital Sant Joan de Déu Barcelona va aplicar per primera vegada a Espanya una teràpia gènica experimental a un nen menor de tres anys amb SPG50, una malaltia neurodegenerativa ultrarrara que afecta tot just un centenar de persones a tot el món. Abans de la intervenció, l'hospital va realitzar un SIMtest, una simulació clínica d'alta fidelitat que va permetre assajar cada pas del procediment i anticipar possibles riscos per a garantir la màxima seguretat del pacient.
Jordi Clotet, neonatòleg de l'Hospital Sant Joan de Déu i coordinador del SIMtest, explica com es va dissenyar aquesta simulació, quin impacte va tenir en l'equip i en el procediment i per què aquest tipus d'entrenament previ està canviant la manera d'abordar els tractaments més complexos a l'hospital.
Com definiries què és un SIMTest i quins diries que són els seus principals objectius?
Definim el SIMTest com una simulació clínica d'alta fidelitat que utilitzem per a analitzar i millorar sistemes o processos de treball complexos. A diferència d'altres simulacions amb un objectiu principalment formatiu, en aquest cas no busquem entrenar una tècnica o habilitat específica, sinó reproduir de manera realista un procediment complet per a avaluar com interactuen els equips, els espais i els recursos.
L'objectiu és detectar possibles riscos o dificultats, identificar pràctiques reeixides i proposar millores que facin el procés més segur per al pacient, més eficient per a l'organització i més còmode per als professionals. En definitiva, el SIMTest ens permet acostar les diferents perspectives del treball: el que s'imagina, la qual cosa es prescriu, la qual cosa es comunica o es revela sobre la pràctica i el que finalment es fa en la realitat. En reproduir un procés en un entorn simulat, podem identificar les diferències entre aquestes visions, comprendre les seves causes i ajustar els procediments, aconseguint així una pràctica clínica més segura, coherent i adaptada a la realitat assistencial.
Què va motivar la decisió de fer un SIMTest en el cas de la teràpia gènica per a la paraparesia espàstica hereditària tipus 50 (SPG50)?
Era la primera vegada que es realitzava aquesta teràpia gènica a Espanya, i a més es tractava d'un procediment amb una logística molt complexa, en un pacient pediàtric i amb un fàrmac de risc biològic. Aquestes circumstàncies van portar a plantejar que una simulació prèvia de tot el procediment resultaria fonamental per optimitzar la preparació de l'equip, garantir la seguretat i afavorir una execució coordinada i eficient el dia de la intervenció real.
El procés incorporava diversos reptes organitzatius i tècnics rellevants: la preparació del fàrmac amb un temps màxim limitat per a la seva administració, la qual cosa exigia una coordinació estricta amb la posada a punt del pacient; la realització del procediment en l'àrea de Diagnòstic per la Imatge per permetre la verificació radiològica de la posició de l'agulla intratecal; la necessitat d'anestèsia general i intubació per a garantir la immobilitat durant la tècnica; i, després de l'administració, l'execució de mobilitzacions posturals programades amb el pacient sedat i intubado en posició de Trendelenburg.
Aquest conjunt de condicionants feia imprescindible una simulació prèvia que permetés anticipar els desafiaments de coordinació, seguretat i logística associats a un procediment d'alta complexitat.
Quins equips i professionals van participar en la simulació i com es va coordinar la seva implicació?
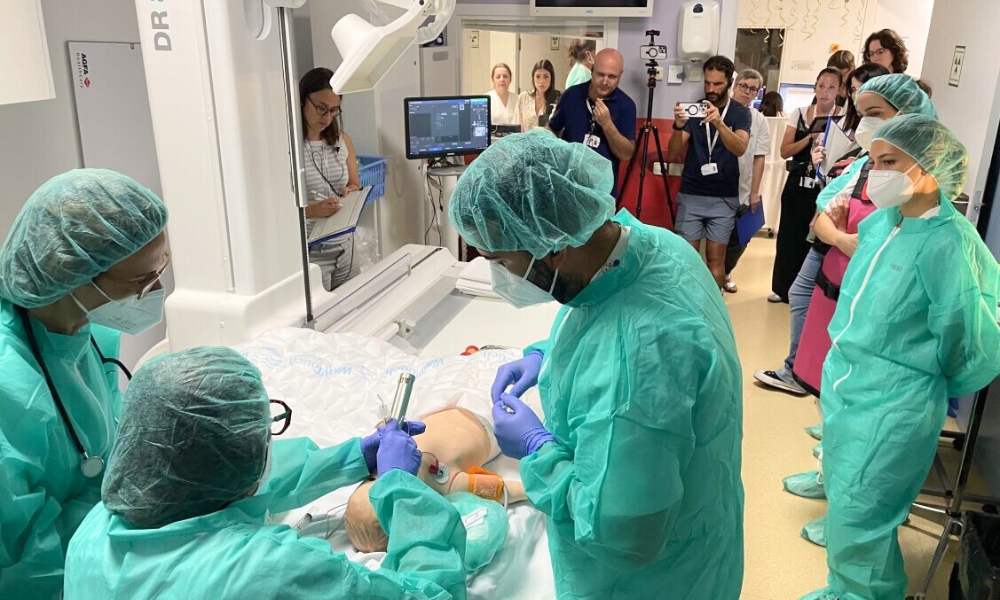
La petició de fer la simulació va sorgir del Servei de Neurologia, motivada per la cultura del nostre centre, on la simulació clínica es percep com una eina molt valuosa per a reforçar la seguretat del pacient i la preparació dels equips. Neurologia va contactar amb la Unitat de Simulació Clínica per a definir com podíem donar suport a la planificació i l'entrenament previ del procediment. Al SIMtest van participar tots els serveis implicats en el procediment: Neurologia, Anestesiologia, Diagnòstic per la Imatge, Hospitalització, Farmàcia i zeladors.
La coordinació entre equips va ser tant un objectiu com un resultat del propi disseny del SIMtest. Apliquem una metodologia inspirada en el design thinking, amb fases d'identificació de necessitats, disseny, execució i anàlisi d'impacte. Aquest enfocament permet integrar no sols la tècnica, sinó també els aspectes humans, organitzatius i de seguretat, generant un impacte real en la pràctica clínica.
Com es va assegurar que la simulació reflectís fidelment la situació real d'un pacient i un procediment tan complexos?
Perquè una simulació reflecteixi fidelment la realitat, és fonamental treballar en diferents nivells de fidelitat: no sols tècnica, sinó també conceptual, ambiental i emocional. En aquest cas, partim d'un guió o protocol d'actuació unificat entre tots els professionals implicats, de manera que cada pas representés exactament el que es faria en la pràctica real.
Utilitzem els mateixos espais intrahospitalaris —des de la planta d'hospitalització fins a la sala de Diagnòstic per la Imatge on es realitzaria la tècnica— i el mateix material que s'usaria en el procediment real: el fàrmac, el catèter de punció i els dispositius de monitoratge.
A més, emprem un maniquí pediàtric adaptat amb un petit reservori d'aigua en la zona lumbar, que va permetre recrear de forma molt realista la punció lumbar i l'extracció de líquid cefalorraquidi. Aquesta preparació va generar una experiència molt pròxima a la realitat, implicant l'equip tant tècnica com emocionalment, reproduint el nivell de concentració, tensió i compromís que implica atendre un procediment d'aquesta complexitat.
Amb quanta antelació es va planificar el SIMtest respecte a la intervenció real i quins factors van determinar aquest moment?
El Servei de Neurologia va contactar amb nosaltres aproximadament dos mesos abans de la realització de la tècnica en el pacient. Durant aquest temps, treballem en el disseny complet del SIMTest, definint els objectius, els escenaris i la coordinació entre els diferents equips implicats.
La simulació es va dur a terme una setmana abans del procediment real, la qual cosa ens va permetre analitzar amb detall tot l'ocorregut, identificar àrees de millora i elaborar un informe de retorn amb les principals troballes i propostes de solució. Aquest feedback es va compartir amb tots els serveis participants, de manera que poguessin incorporar els ajustos necessaris abans de la intervenció real.
Quin paper diries que va tenir la simulació a garantir la seguretat del procediment?
Diria que va ser una peça clau. Ens va permetre detectar riscos potencials, des de qüestions de comunicació fins a detalls tècnics i resoldre'ls abans que arribés el moment real.
Era una intervenció altament complexa: el fàrmac, de risc biològic, havia de preparar-se en un termini màxim de quatre hores, requeria anestesia general i intubació en una sala no habitual i una punció lumbar guiada per radiografia, seguida de maniobres posturals per a afavorir la seva correcta distribució.
El SIMtest va permetre assajar la coordinació entre equips, la sincronització de temps, el maneig del fàrmac i les mesures de bioseguretat, així com la mobilització segura del pacient.
Va haver-hi algun canvi important en la tècnica o en la logística després de practicar el procediment?
Després de la simulació elaborem una taula amb més de 60 observacions, que recollia tant adaptacions reeixides com dificultats detectades, juntament amb la seva anàlisi de causes, efectes i possibles solucions. Tot aquest treball va permetre traslladar millores molt concretes al cas real.
Es va redefinir la coordinació entre equips, designant un interlocutor principal per a centralitzar la comunicació, i es va ajustar la cronologia del procés: el pacient va arribar abans que el fàrmac, evitant esperes i reduint el risc biològic. També es van crear checklists específics i un esquema visual per a la distribució del material a la sala, millorant l'ergonomia i la seguretat.
Així mateix, es van reforçar les mesures de bioseguretat —amb contenidors diferenciats per a EPIs i material punxant— i es va revisar la fixació del pacient per a garantir una subjecció més estable durant els canvis posturals.
Més enllà dels aspectes tècnics, la simulació va tenir un impacte molt positiu en l'equip, que va mostrr-se molt satisfet després d'haver pogut assajar el procediment. Aquesta experiència va generar confiança, cohesió i sensació de control compartit, elements fonamentals en un procés tan complex i nou.
Per a la família, saber que havíem assajat tot el procés va ser també un missatge de confiança i compromís. Al final, el procediment es va realitzar amb èxit i sense incidències, i part d'aquest resultat es deu al treball previ que vam fer en la simulació.
Quins aprenentatges podran aplicar-se a futures intervencions amb teràpies gèniques o malalties rares?
Aquest cas ha demostrat que la Unitat de Simulació Clínica està plenament integrada en la dinàmica de l'hospital i s'incorpora de manera natural a la planificació de procediments complexos, com les teràpies gèniques o les malalties rares. L'experiència confirma que la simulació no és un recurs puntual, sinó una eina estratègica de millora assistencial i part essencial de la nostra cultura de seguretat.
La voluntat de fer les coses bé, de manera rigorosa i col·laborativa, és el que permet que la simulació d'alt realisme tingui un impacte real. Quan es combina aquesta actitud amb una metodologia estructurada i una anàlisi profunda dels processos, els resultats són extraordinaris: equips més preparats, procediments més segurs i una major confiança col·lectiva davant desafiaments clínics inèdits.
Quin futur veus per a la simulació en teràpies avançades? Esteu preparant altres simulacions per a nous tractaments o malalties rares?
Crec que la simulació d'alt realisme es consolidarà com una eina de referència per a abordar procediments que reuneixin determinades característiques: alta complexitat tècnica, risc clínic o biològic, intervenció poc freqüent o necessitat de coordinar molts serveis.
La decisió d'aplicar un SIMTest haurà de basar-se en criteris clars (grau de novetat del procediment, impacte potencial sobre la seguretat del pacient, nombre de serveis implicats i cost/benefici operacional). Quan aquestes condicions es donen, la simulació ofereix un retorn evident: permet depurar processos, reduir riscos i entrenar equips en condicions pròximes a la realitat.
Cada nou projecte ens aporta aprenentatges que enriqueixen la pràctica i consoliden la simulació com a part essencial de la nostra manera de treballar.
Com descriuries la cultura de la simulació a Sant Joan de Déu i el seu paper en el futur de l'hospital?
A Sant Joan de Déu, la simulació forma part de la nostra cultura de seguretat i formació. No l'entenem només com una eina docent, sinó com una estratègia de qualitat assistencial al servei de la millora contínua.
Com a hospital de tercer nivell, atenem patologies pediàtriques d'alta complexitat i realitzem procediments pioners. En aquest context, la simulació adquireix un paper essencial: permet anticipar escenaris clínics, entrenar equips multidisciplinaris i garantir la màxima seguretat en intervencions altament especialitzades.
Cada vegada més serveis la incorporen per a preparar procediments i optimitzar processos, consolidant una cultura d'excel·lència que forma part de l'ADN de l'hospital.







