“La simulación no es un recurso puntual, sino una herramienta estratégica de mejora asistencial”
El Hospital Sant Joan de Déu integró un SIMTest de alta fidelidad antes de aplicar por primera vez en España una terapia génica para la SPG50, reforzando la coordinación de los equipos y anticipando riesgos en un procedimiento de máxima complejidad.

En septiembre de 2025, el Hospital Sant Joan de Déu Barcelona aplicó por primera vez en España una terapia génica experimental a un niño menor de tres años con SPG50, una enfermedad neurodegenerativa ultrarrara que afecta a apenas un centenar de personas en todo el mundo. Antes de la intervención, el hospital realizó un SIMtest, una simulación clínica de alta fidelidad que permitió ensayar cada paso del procedimiento y anticipar posibles riesgos para garantizar la máxima seguridad del paciente.
Jordi Clotet, neonatólogo del Hospital Sant Joan de Déu y coordinador del SIMtest, explica cómo se diseñó esta simulación, qué impacto tuvo en el equipo y en el procedimiento y por qué este tipo de entrenamiento previo está cambiando la forma de abordar los tratamientos más complejos en el hospital.
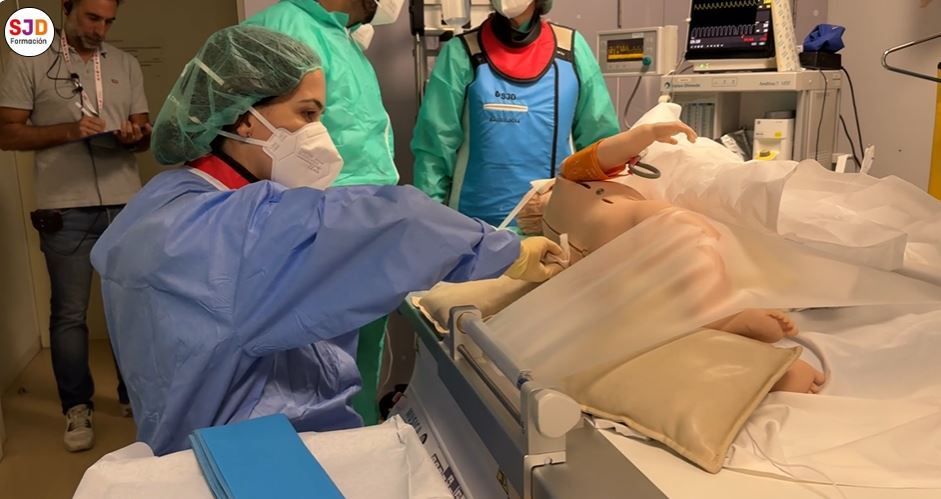
¿Cómo definirías qué es un SIMTest y cuáles dirías que son sus principales objetivos?
Definimos el SIMTest como una simulación clínica de alta fidelidad que utilizamos para analizar y mejorar sistemas o procesos de trabajo complejos. A diferencia de otras simulaciones con un objetivo principalmente formativo, en este caso no buscamos entrenar una técnica o habilidad específica, sino reproducir de forma realista un procedimiento completo para evaluar cómo interactúan los equipos, los espacios y los recursos.
El objetivo es detectar posibles riesgos o dificultades, identificar prácticas exitosas y proponer mejoras que hagan el proceso más seguro para el paciente, más eficiente para la organización y más cómodo para los profesionales. En definitiva, el SIMTest nos permite acercar las distintas perspectivas del trabajo: lo que se imagina, lo que se prescribe, lo que se comunica o se revela sobre la práctica y lo que finalmente se hace en la realidad. Al reproducir un proceso en un entorno simulado, podemos identificar las diferencias entre estas visiones, comprender sus causas y ajustar los procedimientos, logrando así una práctica clínica más segura, coherente y adaptada a la realidad asistencial.
¿Qué motivó la decisión de hacer un SIMTest en el caso de la terapia génica para la paraparesia espástica hereditaria tipo 50 (SPG50)?
Era la primera vez que se realizaba esta terapia génica en España, y además se trataba de un procedimiento con una logística muy compleja, en un paciente pediátrico y con un fármaco de riesgo biológico. Estas circunstancias llevaron a plantear que una simulación previa de todo el procedimiento resultaría fundamental para optimizar la preparación del equipo, garantizar la seguridad y favorecer una ejecución coordinada y eficiente el día de la intervención real.
El proceso incorporaba varios retos organizativos y técnicos relevantes: la preparación del fármaco en Farmacia con un tiempo máximo limitado para su administración, lo que exigía una coordinación estricta con la puesta a punto del paciente; la realización del procedimiento en el área de Diagnóstico por la Imagen para permitir la verificación radiológica de la posición de la aguja intratecal; la necesidad de anestesia general e intubación para garantizar la inmovilidad durante la técnica; y, tras la administración, la ejecución de movilizaciones posturales programadas con el paciente sedado e intubado en posición de Trendelenburg.
Este conjunto de condicionantes hacía imprescindible una simulación previa que permitiera anticipar los desafíos de coordinación, seguridad y logística asociados a un procedimiento de alta complejidad.
¿Qué equipos y profesionales participaron en la simulación y cómo se coordinó su implicación?
La petición de realizar la simulación partió del Servicio de Neurología, motivada por la cultura de nuestro centro, donde la simulación clínica se percibe como una herramienta muy valiosa para reforzar la seguridad del paciente y la preparación de los equipos. Neurología contactó con la Unidad de Simulación Clínica para definir cómo podíamos apoyar la planificación y el entrenamiento previo del procedimiento.
En el SIMtest participaron todos los servicios implicados en el procedimiento: Neurología, Anestesiología, Diagnóstico por la Imagen, Hospitalización, Farmacia y celadores.
La coordinación entre equipos fue tanto un objetivo como un resultado del propio diseño del SIMtest. Aplicamos una metodología inspirada en el design thinking, con fases de identificación de necesidades, diseño, ejecución y análisis de impacto. Este enfoque permite integrar no solo la técnica, sino también los aspectos humanos, organizativos y de seguridad, generando un impacto real en la práctica clínica.
¿Cómo se aseguró que la simulación reflejara fielmente la situación real de un paciente y un procedimiento tan complejos?
Para que una simulación refleje fielmente la realidad, es fundamental trabajar en distintos niveles de fidelidad: no solo técnica, sino también conceptual, ambiental y emocional. En este caso, partimos de un guion o protocolo de actuación unificado entre todos los profesionales implicados, de modo que cada paso representara exactamente lo que se haría en la práctica real.
Utilizamos los mismos espacios intrahospitalarios —desde la planta de hospitalización hasta la sala de Diagnóstico por la Imagen donde se realizaría la técnica— y el mismo material que se usaría en el procedimiento real: el fármaco, el catéter de punción y los dispositivos de monitorización.
Además, empleamos un maniquí pediátrico adaptado con un pequeño reservorio de agua en la zona lumbar, que permitió recrear de forma muy realista la punción lumbar y la extracción de líquido cefalorraquídeo. Esta preparación generó una experiencia muy cercana a la realidad, implicando al equipo tanto técnica como emocionalmente, reproduciendo el nivel de concentración, tensión y compromiso que implica atender un procedimiento de esta complejidad.
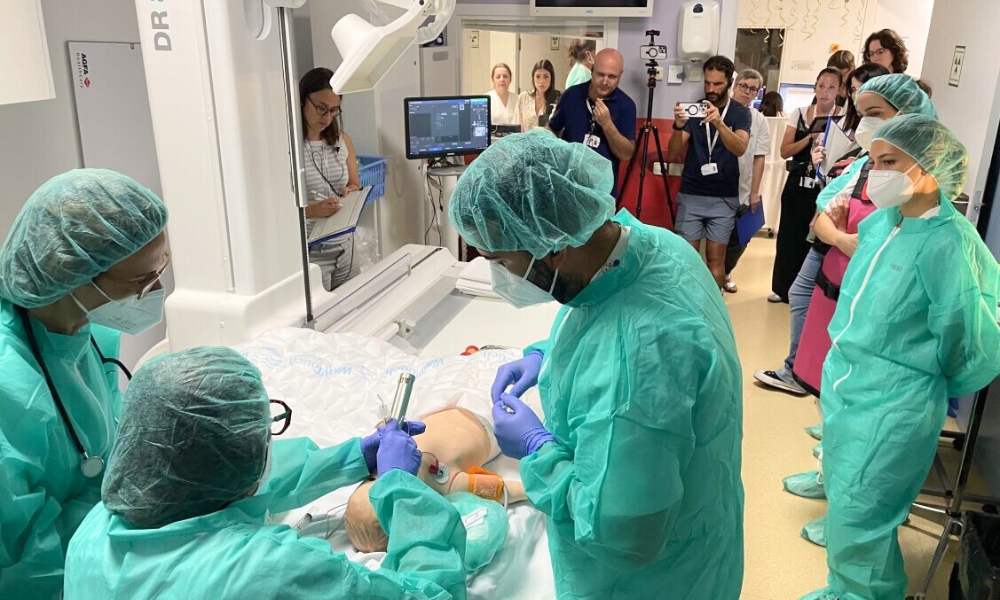
¿Con cuánta antelación se planificó el SIMtest respecto a la intervención real y qué factores determinaron ese momento?
El Servicio de Neurología contactó con nosotros aproximadamente dos meses antes de la realización de la técnica en el paciente. Durante ese tiempo, trabajamos en el diseño completo del SIMTest, definiendo los objetivos, los escenarios y la coordinación entre los distintos equipos implicados.
La simulación se llevó a cabo una semana antes del procedimiento real, lo que nos permitió analizar con detalle todo lo ocurrido, identificar áreas de mejora y elaborar un informe de retorno con los principales hallazgos y propuestas de solución. Este feedback se compartió con todos los servicios participantes, de manera que pudieran incorporar los ajustes necesarios antes de la intervención real.
¿Qué papel dirías que tuvo la simulación en garantizar la seguridad del procedimiento?
Diría que fue una pieza clave. Nos permitió detectar riesgos potenciales, desde cuestiones de comunicación hasta detalles técnicos y resolverlos antes de que llegara el momento real.
Era una intervención altamente compleja: el fármaco, de riesgo biológico, debía prepararse en un plazo máximo de cuatro horas, requería anestesia general e intubación en una sala no habitual y una punción lumbar guiada por radiografía, seguida de maniobras posturales para favorecer su correcta distribución.
El SIMtest permitió ensayar la coordinación entre equipos, la sincronización de tiempos, el manejo del fármaco y las medidas de bioseguridad, así como la movilización segura del paciente.
¿Hubo algún cambio importante en la técnica o en la logística tras practicar el procedimiento?
Tras la simulación elaboramos una tabla con más de 60 observaciones, que recogía tanto adaptaciones exitosas como dificultades detectadas, junto con su análisis de causas, efectos y posibles soluciones. Todo este trabajo permitió trasladar mejoras muy concretas al caso real.
Se redefinió la coordinación entre equipos, designando un interlocutor principal para centralizar la comunicación, y se ajustó la cronología del proceso: el paciente llegó antes que el fármaco, evitando esperas y reduciendo el riesgo biológico. También se crearon checklists específicos y un esquema visual para la distribución del material en la sala, mejorando la ergonomía y la seguridad.
Asimismo, se reforzaron las medidas de bioseguridad —con contenedores diferenciados para EPIs y material punzante— y se revisó la fijación del paciente para garantizar una sujeción más estable durante los cambios posturales.
Más allá de los aspectos técnicos, la simulación tuvo un impacto muy positivo en el equipo, que expresó una gran satisfacción tras haber podido ensayar el procedimiento. Esta experiencia generó confianza, cohesión y sensación de control compartido, elementos fundamentales en un proceso tan complejo y novedoso.
Para la familia, saber que habíamos ensayado todo el proceso fue también un mensaje de confianza y compromiso. Al final, el procedimiento se realizó con éxito y sin incidencias, y parte de ese resultado se debe al trabajo previo que hicimos en la simulación.
¿Qué aprendizajes extrajeron que podrán aplicarse a futuras intervenciones con terapias génicas o enfermedades raras?
Este caso ha demostrado que la Unidad de Simulación Clínica está plenamente integrada en la dinámica del hospital y se incorpora de forma natural a la planificación de procedimientos complejos, como las terapias génicas o las enfermedades raras. La experiencia confirma que la simulación no es un recurso puntual, sino una herramienta estratégica de mejora asistencial y parte esencial de nuestra cultura de seguridad.
La voluntad de hacer las cosas bien, de manera rigurosa y colaborativa, es lo que permite que la simulación de alto realismo tenga un impacto real. Cuando se combina esta actitud con una metodología estructurada y un análisis profundo de los procesos, los resultados son extraordinarios: equipos más preparados, procedimientos más seguros y una mayor confianza colectiva ante desafíos clínicos inéditos.
¿Qué futuro ves para la simulación en terapias avanzadas? ¿Estáis preparando otras simulaciones para nuevos tratamientos o enfermedades raras?
Creo que la simulación de alto realismo se consolidará como una herramienta de referencia para abordar procedimientos que reúnan determinadas características: alta complejidad técnica, riesgo clínico o biológico, intervención poco frecuente o necesidad de coordinar muchos servicios.
La decisión de aplicar un SIMTest deberá basarse en criterios claros (grado de novedad del procedimiento, impacto potencial sobre la seguridad del paciente, número de servicios implicados y coste/beneficio operacional). Cuando estas condiciones se dan, la simulación ofrece un retorno evidente: permite depurar procesos, reducir riesgos y entrenar equipos en condiciones próximas a la realidad.
Cada nuevo proyecto nos aporta aprendizajes que enriquecen la práctica y consolidan la simulación como parte esencial de nuestra manera de trabajar.
¿Cómo describirías la cultura de la simulación en Sant Joan de Déu y su papel en el futuro del hospital?
En Sant Joan de Déu, la simulación forma parte de nuestra cultura de seguridad y formación. No la entendemos solo como una herramienta docente, sino como una estrategia de calidad asistencial al servicio de la mejora continua.
Como hospital de tercer nivel, atendemos patologías pediátricas de alta complejidad y realizamos procedimientos pioneros. En este contexto, la simulación adquiere un papel esencial: permite anticipar escenarios clínicos, entrenar equipos multidisciplinares y garantizar la máxima seguridad en intervenciones altamente especializadas.
Cada vez más servicios la incorporan para preparar procedimientos y optimizar procesos, consolidando una cultura de excelencia que forma parte del ADN del hospital.







